Subtotal: 1.100.000 ₫
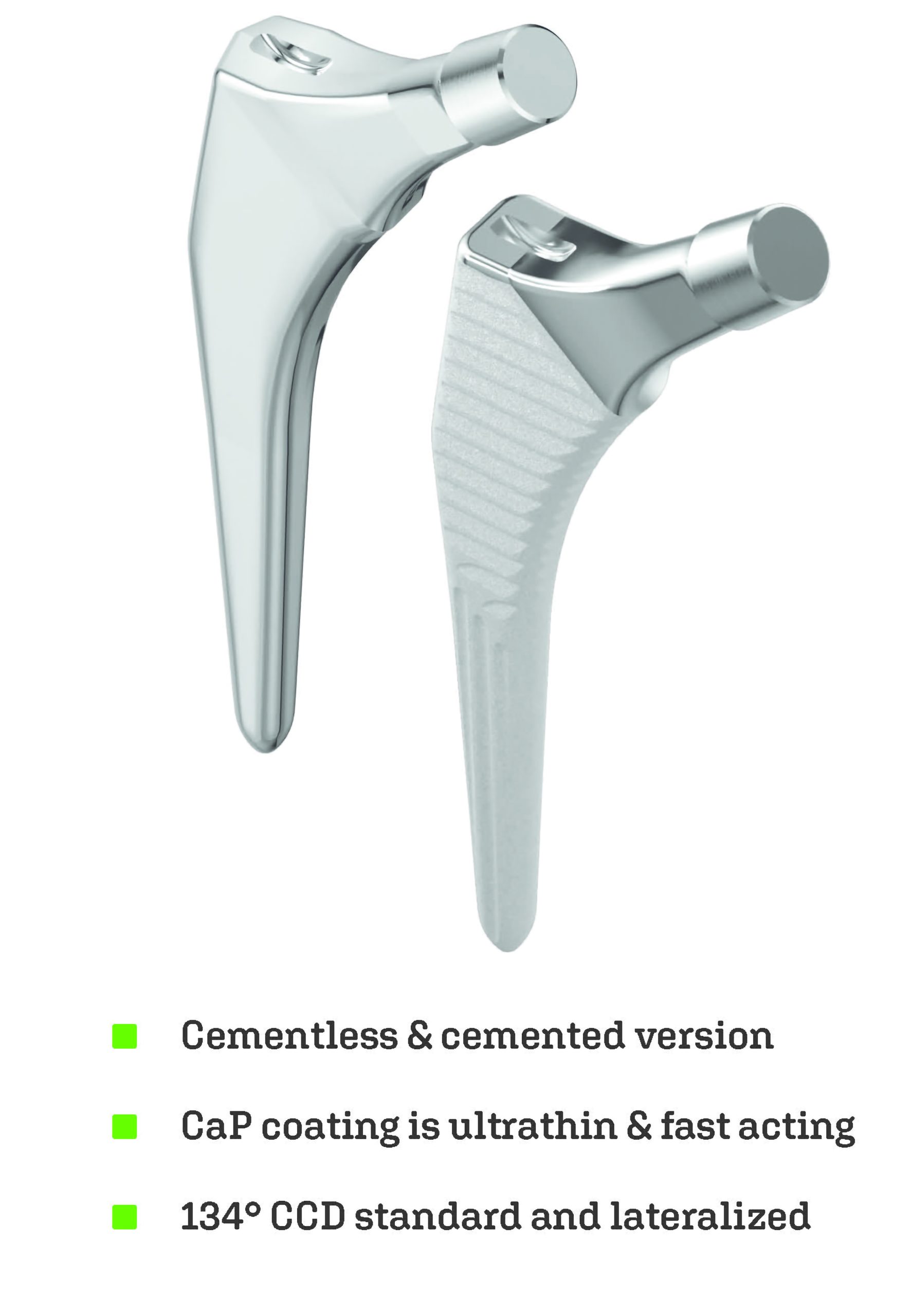
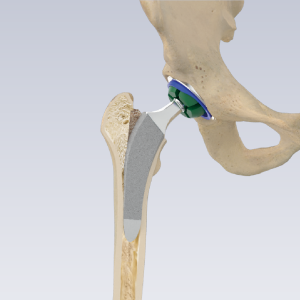
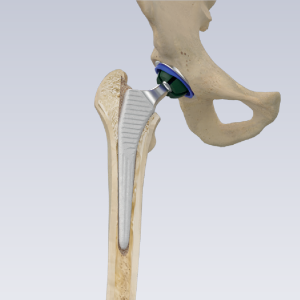
Khớp háng Hãng Lincotek – ITALY
Quy cách:
SĐK:
Nhà sản xuất: Lincotek Bologna S.r.l.
Nước sản xuất: Italy
Description
Hệ thống bao gồm các bộ phận khác nhau:
- Ổ cối (Cup)
- Chỏm khớp háng (Ball Head)
- Lót ổ cối (Liner hoặc insert)
- Miếng Đệm trong ổ cối(Spacer hoặc Face Changer)
- Lót ổ cối chuyển Động Kép (Double Mobility Liner) và Chỏm khớp háng Chuyển động Kép (Double Mobility Head)
- Miếng đệm ngoài ổ cối(Augment)
- Nút Bịt (Plug hoặc Occluder)
- Vít ổ cối(Screw)
- Chuôi khớp háng (Stem)
Mục đích sử dụng (Intended use)
Các thiết bị PredicateH được dùng để thay khớp háng ổ cối không xi măng nhằm giảm hoặc loại bỏ cơn đau và/hoặc cải thiện chức năng háng ở những bệnh nhân đã trưởng thành về mặt xương.
Thiết bị được chỉ định cho các tình trạng sau:
- Bệnh thoái hóa khớp không viêm như viêm xương khớp, hoại tử vô mạch, cứng khớp, lồi ổ cối (protrusio acetabuli), và loạn sản khớp háng gây đau.
- Bệnh thoái hóa khớp viêm như viêm khớp dạng thấp.
- Chỉnh sửa biến dạng chức năng.
- Các quy trình sửa chữa (Revision procedures) khi các phương pháp điều trị hoặc thiết bị khác đã thất bại.
Người dùng (User)
- Các thiết bị PredicateH được dự định sử dụng cho chăm sóc ban đầu (primary care).
- Quy trình chỉ có thể được thực hiện trong phòng mổ bởi nhân viên y tế được đào tạo, những người phải chứng minh có chuyên môn và kinh nghiệm chuyên nghiệp cần thiết.
Nhóm bệnh nhân mục tiêu (Target patient group)
- PredicateH được dự định sử dụng cho những người cần thay khớp háng toàn phần.
- Việc lựa chọn bệnh nhân nên xem xét các yếu tố sau có thể dẫn đến tăng nguy cơ thất bại và có thể rất quan trọng đối với sự thành công cuối cùng của quy trình: cân nặng, mức độ hoạt động và nghề nghiệp của bệnh nhân. Tuổi thọ và sự ổn định của cấy ghép có thể bị ảnh hưởng bởi các biến số này.
Đặc biệt, bệnh nhân nên được cảnh báo về các chống chỉ định sau:
- Nhiễm trùng rõ ràng (Overt infection).
- Các ổ nhiễm trùng xa (có thể gây lây lan qua đường máu đến vị trí cấy ghép).
- Tiến triển bệnh nhanh chóng biểu hiện bằng sự phá hủy khớp hoặc hấp thụ xương rõ ràng trên phim chụp X-quang.
- Bệnh nhân chưa trưởng thành về mặt xương (bệnh nhân dưới 21 tuổi tại thời điểm phẫu thuật).
- Các trường hợp có tình trạng thần kinh cơ không đầy đủ (ví dụ: tê liệt trước đó, hợp nhất và / hoặc sức mạnh cơ dạng không đầy đủ, chất lượng xương kém, che phủ da kém quanh khớp) có thể làm cho quy trình không chính đáng.
- Khớp bệnh lý thần kinh (Neuropathic joints).
- Nhiễm Hepatitis hoặc HIV.
- Bệnh thần kinh hoặc cơ xương khớp có thể ảnh hưởng xấu đến dáng đi hoặc khả năng chịu trọng lượng.
Chỉ định, chống chỉ định và biến chứng
Chỉ định (Indications)
- Phá hủy khớp ban đầu và thứ phát rộng rãi đến mức hiệu quả chức năng của bộ máy vận động bị giảm.
- Tình trạng bệnh lý nghiêm trọng ảnh hưởng đến khớp do viêm khớp thoái hóa và viêm khớp dạng thấp.
- Gãy khớp hoặc hoại tử xương.
- Các tình trạng sau phẫu thuật sau các ca phẫu thuật trước đó có hoặc không sử dụng bộ phận giả.
Chống chỉ định/Nghiêm cấm (Contraindications/Prohibitions)
- Quá trình viêm đang diễn ra ở vùng quanh khớp.
- Mất mô xương nghiêm trọng đến mức ức chế sự ổn định ban đầu của bộ phận giả.
- Thay đổi thoái hóa trong tình trạng thần kinh của bệnh nhân.
- Mất ổn định nghiêm trọng ở khu vực dây chằng mà không thể khắc phục.
- Các nguyên nhân dự đoán gây mỏi khớp đã cấy ghép do béo phì hoặc hoạt động thể chất quá mức.
- Loãng xương nặng (Severe osteoporosis).
- Ung thư xương trong khu vực neo cấy ghép.
- Lạm dụng rượu và ma túy.
- Dị ứng với các vật liệu được sử dụng.
- Thiếu sự hợp tác của bệnh nhân.
Biến chứng (Complications)
- Tụ máu (Hematomas) ở vùng phẫu thuật.
- Nhiễm trùng cấp tính khởi phát muộn ở vùng phẫu thuật.
- Thay đổi chức năng tạm thời hoặc dai dẳng ở các dây thần kinh của khu vực giải phẫu liên quan.
- Huyết khối tĩnh mạch, tắc mạch phổi, suy tim.
- Thay đổi vị trí và/hoặc lỏng lẻo bộ phận giả.
- Trật khớp (Joint dislocation).
- Ngắn hoặc dài chi liên quan.
- Gãy xương bệnh lý do thay đổi tải trọng.
- Phản ứng dị ứng hoặc nhiễm kim loại (metallosis) ở vùng ngoại vi của cấy ghép.
- Xương hóa quanh khớp (Periarticular ossification).
Cơ chế hoạt động (Mode of action)
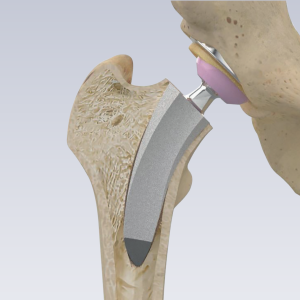
Trong phẫu thuật thay khớp háng toàn phần (còn gọi là total hip arthroplasty, THA), xương và sụn bị hư hỏng được loại bỏ và thay thế bằng các thành phần giả.
- Đầu xương đùi bị hư hỏng được loại bỏ và thay thế bằng một thân kim loại (metal stem) được đặt vào trung tâm rỗng của xương đùi. Chuôi khớp háng có thể được cố định bằng xi măng hoặc “ép khít” (press fit) vào xương.
- Một Chỏm khớp háng kim loại hoặc ceramic được đặt ở phần trên của thân. Chỏm khớp háng này thay thế đầu xương đùi bị hư hỏng đã được loại bỏ.
- Bề mặt sụn bị hư hỏng của ổ cối (acetabulum) được loại bỏ và thay thế bằng một ổ cối kim loại. Vít ổ cối hoặc xi măng đôi khi được sử dụng để giữ ổ cối tại chỗ.
- Một Miếng Đệm trong ổ cối (spacer) bằng nhựa, ceramic, hoặc kim loại được chèn vào giữa Chỏm khớp háng và ổ cối mới để tạo ra một bề mặt trượt trơn tru.
Địa điểm sử dụng (Place of use)
- Các ca phẫu thuật được thực hiện trong phòng mổ (operating room).
Môi trường sử dụng (Use Environment)
- Phòng mổ là một môi trường vô trùng nhằm ngăn ngừa nhiễm trùng trong quá trình phẫu thuật. Phòng mổ cũng được chiếu sáng rực rỡ để đảm bảo các bác sĩ phẫu thuật có thể nhìn thấy những gì họ đang làm và được điều hòa không khí để ngăn ngừa nhiễm trùng thêm.
Vật liệu (Materials)
Các vật liệu được sử dụng trong thiết bị khớp háng có thể được chia thành: vật liệu nền (substratum materials) và vật liệu phủ (coating materials). Nếu có thể áp dụng, loại vật liệu đi kèm với tiêu chuẩn mà vật liệu tuân thủ.
Vật liệu Nền (Substratum Materials)
- Hợp kim Titanium Ti6Al4V tuân thủ Tiêu chuẩn Quốc tế UNI EN ISO 5832-3:2022.
- Hợp kim Titanium Ti6Al4V tuân thủ Tiêu chuẩn Quốc tế ASTM F2924-14 (2021).
- Hợp kim Cobalt Chrome tuân thủ Tiêu chuẩn Quốc tế ISO 5832-12:2019.
- Hợp kim Thép không gỉ tuân thủ Tiêu chuẩn Quốc tế ISO 5832-9:2019.
- Bioceramic – Gốm sinh học tuân thủ Tiêu chuẩn Quốc tế UNI EN ISO 6474-2:2019.
- UHMWPE tuân thủ Tiêu chuẩn Quốc tế UNI EN ISO 5834-1/2.
Vật liệu Phủ (Coating Materials)
- CaP (calcium-phosphate, hay còn gọi là brushite): là thành phần của phần khoáng chất của mô xương và quy trình được áp dụng để sản xuất lớp phủ là quy trình lắng đọng điện hóa ở nhiệt độ thấp (tuân thủ Tiêu chuẩn Quốc tế UNI ISO 13779-3 và ASTM F1609-08) .
- Titanium Niobium Nitride: được áp dụng qua Công nghệ PVD, hoàn toàn tương thích sinh học cho việc cấy ghép vĩnh viễn theo UNI 11255:2007.
- Quá trình anod hóa màu Loại III.
Một số câu hỏi của bệnh nhân
Phẫu thuật thay khớp háng thường được bác sĩ chỉ định khi khớp háng bị hư hỏng nặng, gây đau đớn kéo dài và ảnh hưởng nghiêm trọng đến khả năng vận động, đặc biệt là khi các phương pháp điều trị bảo tồn (như dùng thuốc, vật lý trị liệu, tiêm khớp) không còn hiệu quả.
Dưới đây là các tiêu chuẩn và trường hợp phổ biến dẫn đến quyết định thay khớp háng:
1. Dựa trên mức độ đau và hạn chế vận động
Quyết định phẫu thuật thường dựa trên chất lượng cuộc sống của người bệnh:
-
Đau nghiêm trọng: Cơn đau hạn chế các hoạt động thường ngày như đi bộ, cúi người, hoặc lên xuống cầu thang.
-
Đau khi nghỉ ngơi: Đau kéo dài cả ngày lẫn đêm, ngay cả khi đang nằm hoặc ngủ.
-
Cứng khớp: Khớp háng bị cứng, khó cử động hoặc khó nâng chân lên.
-
Không đáp ứng thuốc: Thuốc giảm đau, kháng viêm hoặc các dụng cụ hỗ trợ đi lại không còn giúp giảm đau đáng kể.
2. Dựa trên bệnh lý gây tổn thương khớp
Các bệnh lý phổ biến nhất dẫn đến chỉ định thay khớp háng bao gồm:
-
Thoái hóa khớp háng (Osteoarthritis): Nguyên nhân phổ biến nhất, thường gặp ở người lớn tuổi. Sụn khớp bị mòn, dẫn đến hai đầu xương cọ xát trực tiếp vào nhau.
-
Hoại tử vô khuẩn chỏm xương đùi (Avascular Necrosis): Máu không được cung cấp đủ nuôi chỏm xương đùi, khiến xương bị chết và sập xuống, gây biến dạng khớp.
-
Viêm khớp dạng thấp (Rheumatoid Arthritis): Bệnh tự miễn khiến màng hoạt dịch bị viêm và dày lên, làm hỏng sụn và xương.
-
Gãy cổ xương đùi: Đặc biệt ở người lớn tuổi có xương loãng, thay khớp háng thường là giải pháp tối ưu để phục hồi vận động sớm thay vì kết hợp xương.
-
U xương: Một số trường hợp khối u phá hủy cấu trúc khớp háng.
3. Phân loại phẫu thuật
Tùy vào mức độ tổn thương, bác sĩ có thể chỉ định:
-
Thay khớp háng bán phần: Chỉ thay thế chỏm xương đùi (thường dùng cho ca gãy cổ xương đùi ở người cao tuổi, ổ cối còn tốt).
-
Thay khớp háng toàn phần: Thay thế cả chỏm xương đùi và ổ cối (thường dùng cho bệnh lý thoái hóa hoặc hoại tử chỏm nặng).
Lưu ý quan trọng: Thay khớp háng là một phẫu thuật lớn. Bác sĩ sẽ cân nhắc kỹ dựa trên độ tuổi, mật độ xương và sức khỏe tổng quát trước khi chỉ định.
Thực tế trong ngành Chấn thương chỉnh hình thế giới, không có một hãng nào là “tốt nhất tuyệt đối” cho mọi bệnh nhân, nhưng có một nhóm “tứ đại gia” sở hữu những dòng sản phẩm được coi là Tiêu chuẩn Vàng (Gold Standard).
Độ bền lâu nhất hiện nay không chỉ phụ thuộc vào thương hiệu, mà phụ thuộc vào sự kết hợp của Thiết kế chuôi (Stem) và Công nghệ vật liệu bề mặt (Bearing surface).
Dựa trên dữ liệu từ các Hiệp hội Khớp Quốc gia (National Joint Registries) uy tín nhất thế giới (như Anh – NJR và Úc – AOANJRR) năm 2024-2025, dưới đây là những cái tên dẫn đầu về độ bền:
1. Về thiết kế chuôi (Stem) – “Khung xương” của khớp
Hai dòng chuôi khớp có lịch sử lâu đời nhất và tỷ lệ sống (survivorship) cao nhất thế giới hiện nay là:
-
Chuôi xi măng tốt nhất: Exeter V40 (Hãng Stryker – Mỹ)
-
Vị thế: Đây là “huyền thoại” trong làng khớp háng. Được phát triển tại Exeter (Anh) từ năm 1970.
-
Độ bền: Dữ liệu theo dõi hơn 50 năm cho thấy tỷ lệ sống của khớp đạt trên 90-95% sau 30 năm.
-
Đối tượng: “Vua” của phẫu thuật cho người lớn tuổi (>70 tuổi) hoặc người có xương loãng, cần dùng xi măng để cố định.
-
-
Chuôi không xi măng tốt nhất: Corail (Hãng DePuy Synthes – Johnson & Johnson – Mỹ)
-
Vị thế: Là chuôi khớp không xi măng được cấy ghép nhiều nhất thế giới.
-
Độ bền: Tỷ lệ thành công cực cao, khoảng 97% sau 20 năm. Lớp phủ Hydroxyapatite (HA) giúp xương thật mọc bám vào chuôi cực tốt.
-
Đối tượng: Lựa chọn hàng đầu cho bệnh nhân trẻ, xương còn cứng và chất lượng tốt.
-
2. Về công nghệ vật liệu bề mặt – Yếu tố chống mài mòn
Đây là yếu tố quyết định khớp dùng được 15 năm hay 30 năm. Hiện tại, công nghệ vật liệu được đánh giá cao nhất về độ bền thuộc về:
-
Công nghệ Oxinium (Hãng Smith+Nephew – Anh):
-
Đặc điểm: Đây là hợp kim Zirconium được xử lý bề mặt để biến thành Gốm đen.
-
Ưu điểm: Cứng và trơn như Gốm nhưng lõi là kim loại nên không bao giờ bị vỡ (khắc phục nhược điểm của gốm truyền thống). Khi kết hợp với nhựa XLPE, nó cho tỷ lệ mài mòn thấp nhất hiện nay.
-
-
Công nghệ Gốm Delta (Biolox Delta):
-
Được sử dụng bởi hầu hết các hãng lớn (Zimmer Biomet, Stryker, DePuy). Đây là thế hệ gốm hồng thứ 4, siêu cứng và gần như không thể mài mòn.
-
3. Tổng kết: Top 4 hãng thống trị thị trường (Big 4)
Nếu bạn được tư vấn sử dụng khớp của 1 trong 4 hãng sau, bạn có thể hoàn toàn yên tâm về chất lượng (đây là các hãng Âu-Mỹ chiếm hơn 80% thị phần toàn cầu):
-
Stryker (Mỹ): Mạnh nhất về khớp gối và khớp háng dòng Exeter.
-
DePuy Synthes (Johnson & Johnson – Mỹ): Mạnh nhất về khớp háng không xi măng (dòng Corail/Pinnacle).
-
Zimmer Biomet (Mỹ): Rất mạnh về công nghệ nhựa chịu lực (Vitamin E Polyethylene).
-
Smith+Nephew (Anh): Độc quyền công nghệ Oxinium siêu bền.
Lời khuyên cho bạn: “Tốt nhất” là sự phù hợp.
-
Nếu bệnh nhân trên 75 tuổi, xương loãng: Cặp đôi Exeter (Stryker) thường là lựa chọn số 1.
-
Nếu bệnh nhân trẻ (<60 tuổi), hay vận động: Cặp đôi Corail/Pinnacle (DePuy) hoặc khớp Oxinium (Smith+Nephew) là lựa chọn tối ưu để dùng cả đời không phải thay lại.
Tuổi thọ của khớp háng nhân tạo hiện nay đã được cải thiện rất nhiều nhờ tiến bộ trong công nghệ vật liệu và kỹ thuật phẫu thuật.
Trung bình, một khớp háng nhân tạo hiện đại có thể duy trì tốt từ 15 đến 20 năm, thậm chí lên tới 25 năm hoặc hơn nếu được chăm sóc tốt.
Dưới đây là các yếu tố chính quyết định độ bền của khớp háng nhân tạo, phân tích sâu hơn về khía cạnh vật liệu (lĩnh vực bạn quan tâm):
1. Cặp ma sát (Bearing Couples) – Yếu tố quyết định nhất
Độ bền phụ thuộc lớn vào việc lựa chọn vật liệu cho bề mặt tiếp xúc (giữa chỏm cầu và lòng chén). Các cặp vật liệu phổ biến hiện nay:
-
Gốm – Gốm (Ceramic-on-Ceramic – CoC):
-
Độ bền: Cao nhất hiện nay. Tỷ lệ mài mòn cực thấp (gần như bằng 0).
-
Ưu điểm: Trơ về mặt sinh học, không gây phản ứng thải ghép do ion kim loại hay hạt nhựa. Thích hợp cho bệnh nhân trẻ tuổi, có nhu cầu vận động cao.
-
Nhược điểm: Giá thành cao, nguy cơ vỡ gốm (dù rất hiếm với gốm thế hệ mới như Delta ceramic) hoặc tiếng kêu “kít kít” khi vận động.
-
-
Gốm – Polyethylene liên kết chéo (Ceramic-on-XLPE):
-
Độ bền: Rất cao. Đây là “tiêu chuẩn vàng” hiện nay tại nhiều quốc gia.
-
Ưu điểm: Kết hợp độ cứng và trơn láng của gốm với độ dẻo dai của nhựa XLPE (nhựa cao phân tử thế hệ mới, chống mài mòn tốt hơn nhiều so với nhựa PE cũ). Loại bỏ nguy cơ vỡ hoàn toàn của cặp Gốm-Gốm.
-
-
Kim loại – Polyethylene (Metal-on-Polyethylene):
-
Độ bền: Khá (15-20 năm).
-
Đặc điểm: Chi phí thấp hơn. Tuy nhiên, theo thời gian, chỏm kim loại cọ xát sẽ bào mòn lớp nhựa, sinh ra các hạt vi nhựa có thể gây tiêu xương quanh khớp (osteolysis), dẫn đến lỏng khớp.
-
2. Số liệu thống kê (Survival Rates)
Theo các nghiên cứu dài hạn và dữ liệu từ các Hiệp hội Chỉnh hình lớn trên thế giới:
-
Khoảng 90-95% khớp háng nhân tạo vẫn hoạt động tốt sau 10 năm.
-
Khoảng 80-85% vẫn hoạt động tốt sau 20 năm.
-
Khoảng 60% vẫn hoạt động tốt sau 25 năm.
3. Các yếu tố khác ảnh hưởng đến tuổi thọ
-
Tuổi và mức độ hoạt động của bệnh nhân: Bệnh nhân trẻ tuổi thường vận động nhiều hơn, tạo áp lực lớn hơn lên khớp, nên khớp có thể mòn nhanh hơn so với người cao tuổi ít vận động.
-
Cân nặng: Thừa cân làm tăng tải trọng lên khớp nhân tạo, đẩy nhanh quá trình mài mòn.
-
Kỹ thuật mổ: Việc đặt khớp chính xác đúng trục giải phẫu giúp lực phân bố đều, giảm mài mòn lệch tâm.
Khi nào cần thay lại (Revision Surgery)?
Khớp háng được coi là “hết hạn” khi nó bị lỏng (do tiêu xương), mòn lớp đệm, hoặc gây đau trở lại. Khi đó, bệnh nhân sẽ cần phẫu thuật thay lại khớp (khớp háng lần 2). Phẫu thuật này phức tạp hơn lần đầu nên việc chọn vật liệu tốt ngay từ đầu là rất quan trọng.

 THỰC PHẨM BẢO VỆ SỨC KHỎE JOINT PLUS
THỰC PHẨM BẢO VỆ SỨC KHỎE JOINT PLUS 
















Reviews
There are no reviews yet.